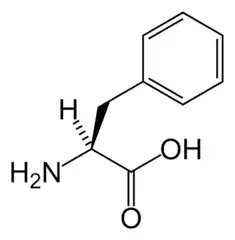
 Fenyloalanina | |
| Klasyfikacje | |
| ICD-10 |
E70.0 |
|---|---|
| DiseasesDB | |
| OMIM | |
| MedlinePlus | |
| MeSH | |
Fenyloketonuria, oligofrenia fenylopirogronowa (PKU z ang. Phenylketonuria) – wrodzona, uwarunkowana genetycznie enzymopatia prowadząca do gromadzenia się w organizmie nadmiaru aminokwasu fenyloalaniny (hiperfenyloalaninemia, typ I) i wynikających z niego toksycznych objawów chorobowych.
U podłoża choroby leży mutacja genu odpowiedzialnego za aktywność enzymu hydroksylazy fenyloalaninowej (PAH), który jest niezbędny w metabolizmie fenyloalaniny.
Epidemiologia
Średnia częstość występowania fenyloketonurii wynosi około 1 na 15.000 urodzeń, ale pomiędzy różnymi populacjami występują różnice; przykładowo w Irlandii choroba występuje w 1 przypadku na 4.500 urodzeń[1], a wśród ludności Finlandii w mniej niż 1 przypadku na 100.000 urodzeń[2].
Etiopatogeneza
Fenyloketonuria jest chorobą genetyczną spowodowaną mutacją położonego na chromosomie 12 (12q22-q24.1) genu kodującego enzym hydroksylazę fenyloalaninową (PAH, EC 1.14.16.1).
Choroba dziedziczy się w sposób autosomalny recesywny – oznacza to, że dziecko musi odziedziczyć wadliwy allel od obojga rodziców, żeby rozwinęła się choroba.
Mutacja powoduje upośledzenie aktywności enzymatycznej hydroksylazy fenyloalaninowej, która katalizuje przekształcanie w organizmie aminokwasu fenyloalaniny w inny aminokwas tyrozynę. We krwi dziecka chorego na fenyloketonurię zaczyna gromadzić się fenyloalanina i produkty jej metabolizmu, przy względnym niedoborze tyrozyny. Na skutek tego po pewnym czasie i przy braku odpowiedniego leczenia może dojść do uszkodzenia mózgu.
Objawy, diagnoza, zapobieganie

Objawami nieleczonej choroby są pogłębiające się zaburzenia neurologiczne z napadami padaczkowymi, znacznego stopnia niepełnosprawność intelektualna[3] i upośledzenie rozwoju motorycznego[4]. Poza tym mogą występować: zaburzenia chodu, postawy, hipotonia mięśniowa, ruchy atetotyczne, zesztywnienie stawów. Do obrazu chorobowego dołącza charakterystyczny "mysi" zapach potu oraz częste występowanie wysypek.
Przy wczesnym rozpoznaniu choroby (najlepiej zaraz po urodzeniu) i odpowiednim leczeniu można zapobiec wystąpieniu objawów choroby. Powszechne stosowanie u noworodków w Polsce i wielu innych krajach, w trzecim dniu po urodzeniu prostego screeningowego badania krwi (test przesiewowy) umożliwia wczesne rozpoznanie fenyloketonurii. Screening w kierunku fenyloketonurii był pierwszą, zastosowaną na szeroką skalę próbą przeciwdziałania schorzeniu uwarunkowanemu genetycznie.
Do 1998 roku stosowano test Guthriego, teraz jest to badanie kolorymetryczne, umożliwiający bardziej precyzyjne oznaczenie stężenia fenyloalaniny we krwi. Inną metodą stosowaną niekiedy w diagnostyce fenyloketonurii jest badanie metabolitów fenyloalaniny w moczu z zastosowaniem FeCl3. Zwiększone stężenie fenyloalaniny we krwi może nie pojawić się przed 3 dniem życia. Dodatkowo u wcześniaków stwierdza się występowanie wyników fałszywie dodatnich (ze względu na niedojrzałość układów enzymatycznych).
U chorego dziecka najpóźniej w ciągu 2 tygodni od urodzenia należy wprowadzić odpowiednią dietę eliminacyjną niskofenyloalaninową, w której stosuje się specjalne mieszanki zawierające białka o niskiej zawartości tego aminokwasu. Stężenie fenyloalaniny nie może przekraczać 3–7 mg/l[5]. Przykładem preparatu białkowego o niskiej zawartości fenyloalaniny są hydrolizaty kazeiny (w kazeinie niska zawartość fenyloalaniny rekompensowana jest podwyższoną ilością tyrozyny). Niski poziom fenyloalaniny we krwi pozwala na wyeliminowanie jej szkodliwego wpływu na tkankę mózgową. Przy rygorystycznym zachowywaniu diety dziecko będzie rozwijać się prawidłowo, natomiast niewprowadzenie lub zbyt późne wprowadzenie leczenia prowadzi do nieodwracalnego uszkodzenia mózgu.
Wprowadzono podział kliniczny ciężkości fenyloketonurii w zależności od stężenia fenyloalaniny we krwi (co koreluje z aktywnością hydroksylazy fenyloalaninowej w bioptatach wątroby)[6]:
- klasyczna fenyloketonuria (aktywność PAH < 1%, stężenie fenyloalaniny we krwi na zwykłej diecie >1200 µmol/l)
- łagodna fenyloketonuria (aktywność PAH 1-3%, stężenie fenyloalaniny we krwi na zwykłej diecie 600-1200 µmol/l)
- łagodna hiperfenyloalaninemia (aktywność PAH 3-6%, stężenie fenyloalaniny we krwi na zwykłej diecie <600 µmol/l)
Fenyloketonuria matczyna
W przypadku obciążonej deficytem hydroksylazy fenyloalaniny kobiety ciężarnej, niestosującej podczas ciąży diety eliminacyjnej, może dojść do uszkodzenia płodu na skutek zwiększonego stężenia fenyloalaniny we krwi. Dziecko wykazuje opóźnienie rozwoju umysłowego i motorycznego, często występują też wady serca i małogłowie[7].
Historia
Historia wiedzy o fenyloketonurii sięga 1934 roku, kiedy norweski lekarz Asbjörn Fölling po raz pierwszy opisał wrodzone zaburzenie metabolizmu fenyloalaniny u dwójki rodzeństwa w wieku 4 i 7 lat[8]. W ich moczu znalazł substancję, którą zidentyfikował jako fenyloketon. W 1935 roku Penrose nazwał opisane przez Föllinga zaburzenie metabolizmu aminokwasu fenyloalaniny – fenyloketonurią.
Choroby pokrewne fenyloketonurii
W około 2% przypadków przyczyną dziedzicznej hiperfenyloalaninemii jest niedobór tetrahydrobiopteryny, który jest spowodowany mutacją, któregoś z szeregu enzymów:
Zobacz też
Przypisy
- ↑ DiLella, A.G., Kwok, S.C., Ledley, F.D., Marvit, J. i inni. Molecular structure and polymorphic map of the human phenylalanine hydroxylase gene. „Biochemistry”. 4 (25), s. 743–9, luty 1986. PMID: 3008810.
- ↑ Guldberg, P., Henriksen, K.F., Sipilä, I., Güttler, F. i inni. Phenylketonuria in a low incidence population: molecular characterisation of mutations in Finland. „Journal of medical genetics”. 12 (32), s. 976–8, grudzień 1995. PMID: 8825928.
- ↑ Pietz J., Kreis R., Rupp A., Mayatepek E., Rating D., Boesch C., Bremer HJ. Large neutral amino acids block phenylalanine transport into brain tissue in patients with phenylketonuria.. „The Journal of clinical investigation”. 8 (103), s. 1169–78, kwiecień 1999. DOI: 10.1172/JCI5017. PMID: 10207169.
- ↑ 1.3 Wrodzone błędy metabolizmu. W: Bruce R Korf, Andrzej L Pawlak: Genetyka człowieka : rozwiązywanie problemów medycznych. Warszawa: Wydawnictwo Naukowe PWN, 2003, s. 8-14. ISBN 83-01-14075-5.
- ↑ Krystyna Kubicka, Wanda Kawalec: Pediatria. T. 1. Warszawa: Wydawnictwo lekarskie PZWL. ISBN 978-83-200-3786-9.
- 1 2 Zasady diagnostyki molekularnej dziedzicznej hiperfenyloalaninemii. ibb.waw.pl. [zarchiwizowane z tego adresu (2007-02-21)]. Ekspertyza Instytutu Matki i Dziecka dla Min. Zdrowia, 2000
- ↑ Rouse B., Azen C., Koch R., Matalon R., Hanley W., de la Cruz F., Trefz F., Friedman E., Shifrin H. Maternal Phenylketonuria Collaborative Study (MPKUCS) offspring: facial anomalies, malformations, and early neurological sequelae.. „American journal of medical genetics”. 1 (69), s. 89–95, marzec 1997. PMID: 9066890.
- ↑ Folling, A.. Ueber Ausscheidung von Phenylbrenztraubensaeure in den Harn als Stoffwechselanomalie in Verbindung mit Imbezillitaet. „Ztschr. Physiol. Chem.”. 227, s. 169–176, 1934.
- ↑ Surtees R., Blau N. The neurochemistry of phenylketonuria.. „European journal of pediatrics”, s. S109–13, październik 2000. DOI: 10.1007/PL00014370. PMID: 11043156.
Linki zewnętrzne
- Fenyloketonuria w bazie Online Mendelian Inheritance in Man (ang.)
- Artykuł z eMedicine (ang.)
- Polskie Stowarzyszenie Pomocy Chorym na Fenyloketonurię i Choroby Rzadkie "Ars Vivendi" (pol.)
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.