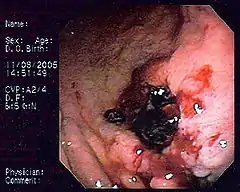
 Endoskopowy obraz chłoniaka MALT żołądka u pacjenta, u którego wystąpiło krwawienie z górnego odcinka przewodu pokarmowego. Obraz przypomina wrzód trawienny z przylegającym skrzepem | |
| Klasyfikacje | |
| ICD-10 |
C88.4 |
|---|---|
Chłoniak MALT (ang. mucosa associated lymphoid tissue lymphoma) – rodzaj chłoniaka B-komórkowego obwodowego. Pod względem częstości występowania stanowi 7,5–8% wszystkich chłoniaków[1].
Epidemiologia
Występuje głównie u starszych osób (mediana – 61 lat). Występowanie chłoniaka MALT jest często (72–98%) związane z przewlekłym zapaleniem żołądka wywołanym przez Helicobacter pylori[2].
Obraz kliniczny i patomorfologiczny
W ponad 50% lokalizuje się w żołądku, rzadsze umiejscowienie to: jelita, płuca, gruczoły łzowe, skóra. Rzadko występują objawy ogólne.
Poprzedzony jest najczęściej długotrwałą chorobą zapalną o podłożu autoimmunologicznym.
Komórki nowotworowe naciekają strefę brzeżną grudek chłonnych. Cechują się one zmienną morfologią od komórek przypominających małe limfocyty, monocyty, immunoblasty aż do centroblastów.
Diagnostyka
Badanie immunofenotypowe
Stwierdza się ekspresję
Badanie cytogenetyczne
Najczęściej stwierdza się translokację t(11;18)(q21;q21).
Leczenie
Leki pierwszego rzutu:
- leki alkilujące: chlorambucyl, cyklofosfamid
- analogi puryn: fludrabina, kladrybina
Leczenie składa się z 6-8 cykli podawanych w odstępach co 3-4 tygodnie według schematów:
- COP (cyklofosfamid, winkrystyna, prednizon)
- CHOP (cyklofosfamid, doksorubicyna, winkrystyna, prednizon)
Rokowanie
Chłoniak MALT należy do chłoniaków o małym stopniu złośliwości. Chory przeżywa kilka- kilkanaście lat bez leczenia. Jednak może on ulec transformacji w chłoniaka o dużym stopniu złośliwości, który wymaga agresywnego leczenia.
Jeśli choroba jest ograniczona do żołądka (co ocenia się w tomografii komputerowej), to 70–80% ma szansę uzyskać całkowitą regresję po eradykacji H. pylori przy pomocy antybiotyków[3].
Obecność translokacji chromosomalnej t(11;18)(q21;q21) związanej z powstaniem fuzyjnego genu AP12-MLT daje słabe rokowanie co do możliwości eradykacji[4].
Przypisy
- ↑ Mary Louise Turgeon: Clinical hematology: theory and procedures. Philadelphia: Lippincott Williams & Wilkins, 2005. ISBN 0-7817-5007-5.
- ↑ Parsonnet J, Hansen S, Rodriguez L, Gelb AB, Warnke RA, Jellum E, Orentreich N, Vogelman JH, Friedman GD. Helicobacter pylori infection and gastric lymphoma. „N Engl J Med”. 330. 18, s. 1267-71, 1994. DOI: 10.1056/NEJM199405053301803. PMID: 8145781.
- ↑ Bayerdörffer E, Neubauer A, Rudolph B, Thiede C, Lehn N, Eidt S, Stolte M. Regression of primary gastric lymphoma of mucosa-associated lymphoid tissue type after cure of Helicobacter pylori infection. MALT Lymphoma Study Group. „Lancet”. 345. 8965, s. 1591-4, 1995. DOI: 10.1016/S0140-6736(95)90113-2. PMID: 7783535.
- ↑ Liu H, Ruskon-Fourmestraux A, Lavergne-Slove A, Ye H, Molina T, Bouhnik Y, Hamoudi RA, Diss TC, Dogan A., Megraud F, Rambaud JC, Du MQ, Isaacson PG. Resistance of t(11;18) positive gastric mucosa-associated lymphoid tissue lymphoma to Helicobacter pylori eradication therapy. „Lancet”. 6;357. 9249, s. 39-40, 2001. DOI: 10.1016/S0140-6736(00)03571-6. PMID: 11197361.
Bibliografia
Linki zewnętrzne
- MUCOSA-ASSOCIATED LYMPHOID TISSUE LYMPHOMA TRANSLOCATION GENE 1; MALT1 w bazie Online Mendelian Inheritance in Man (ang.)
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.